肝胆膵疾患
肝臓の手術
肝腫瘍の摘出のために肝切除を行なっています。主に悪性腫瘍である肝癌が手術の対象となります。肝嚢胞や肝血管腫などの良性腫瘍は、多くの場合で経過観察が可能ですが、症状を有する状態であれば手術が考慮されます。
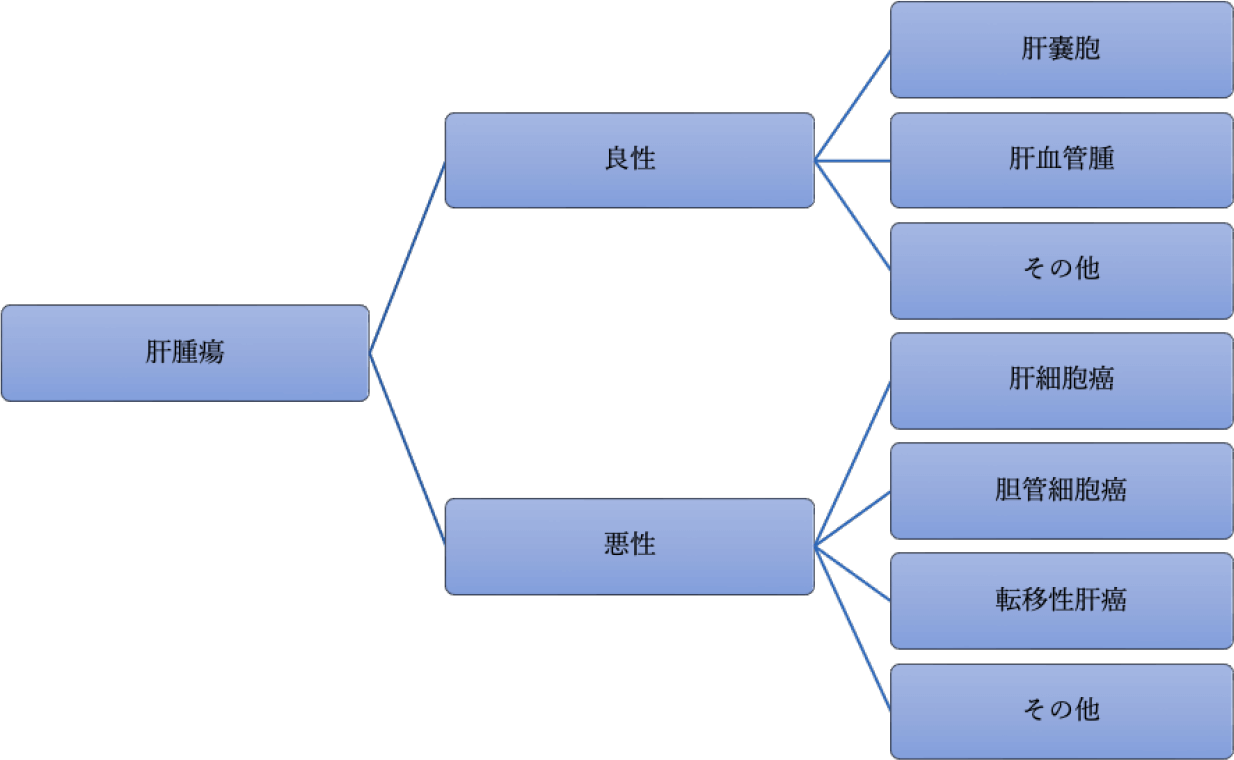
肝癌とは
肝癌は肝臓より発生した癌(悪性腫瘍)の総称です。肝細胞を起源とするものを肝細胞癌、胆管細胞を起源とするものを胆管細胞癌と言います。また、肝臓に転移した他臓器を原発とした癌は転移性肝癌と呼ばれます。
肝癌の治療
肝癌の治療には『外科手術』、『局所穿刺療法』、『化学療法(抗がん剤治療)』、『放射線治療』の4つがあり、肝癌の進行度や背景とする肝臓の状態に応じて治療法が『肝癌治療ガイドライン』に準じて選択されます。
Stage(進行度)
肝癌の進行度は以下の4つのステージに分類されます。
| Stage 因子 | T因子 | N因子 | M因子 |
|---|---|---|---|
| StageⅠ | T1 | N0 | M0 |
| StageⅡ | T2 | N0 | M0 |
| StageⅢ | T3 | N0 | M0 |
| StageⅣ A | T4 | N0 | M0 |
| T1,T2,T3,T4 | N1 | M0 | |
| StageⅣ B | T1,T2,T3,T4 | N0,N1 | M1 |
T因子:『腫瘍の個数』、『腫瘍の大きさ』、『脈管侵襲』により規定される
← 横スクロールでご覧ください →
| T1 | T2 | T3 | T4 | |
|---|---|---|---|---|
|
① ② ③ 全てに合致
|
2項目合致
|
1項目合致
|
全て合致せず
|
N0:リンパ節転移を認めない
N1:リンパ節転移を認める
M0:遠隔転移を認めない
M1:遠隔転移を認める
日本肝癌研究会 編:臨床・病理 原発性肝癌取扱い規約 第6版[補訂版]
治療方針
肝細胞癌の治療方針は以下のアルゴリズムを基本とし決定されます。
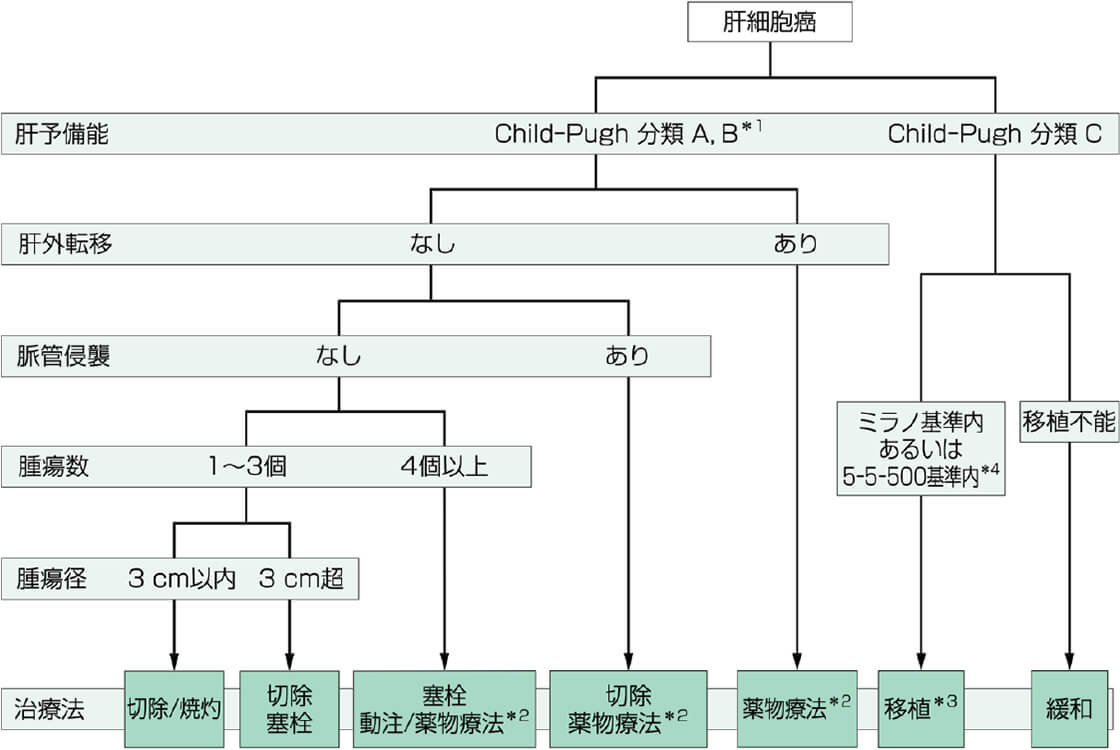
- 胆管細胞癌に対しては切除が唯一の根治を望める治療法である。
- 転移性肝癌に対しては原発癌の特性をもとに、その進行度により治療方針が決定される。
治療法
-
手術:腹腔鏡手術と開腹手術の2通りの方法がある
術式:部分切除、亜区域切除、区域切除、葉切除 - 穿刺局所療法:RFA(腫瘍径3cm以下、個数3個以下が対象)
-
肝動脈(化学)塞栓療法:TACE/TAE
- 手術や局所穿刺療法の適応外のときに行う
- 術前に腫瘍を小さくするために行う
- 薬物療法(化学療法):手術・穿刺局所療法・TACEなどが適応とならないときに行う
- 放射線治療:手術・穿刺局所療法などが適応とならないときに行う
肝臓の手術
肝臓は4つの区域、8つの亜区域に肝臓内の血管により分かれます。
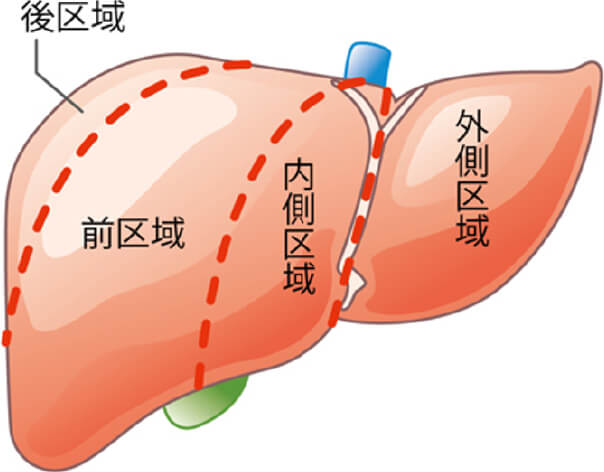
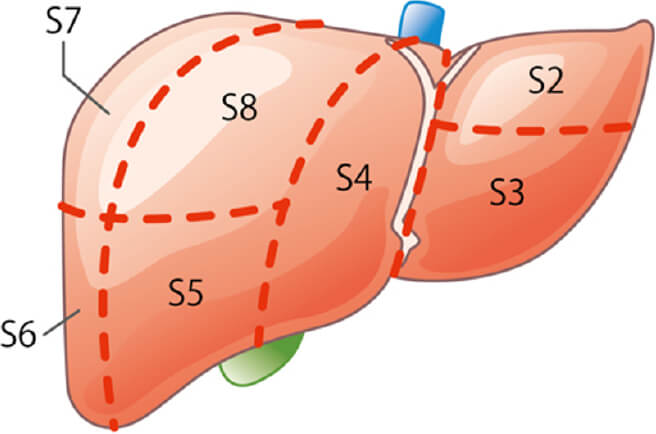
切除する肝臓範囲により術式が以下のようにあります。
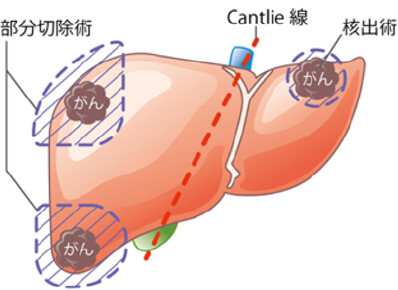
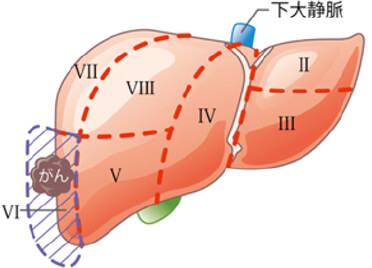
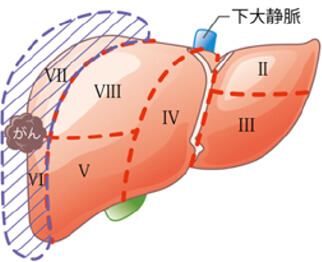
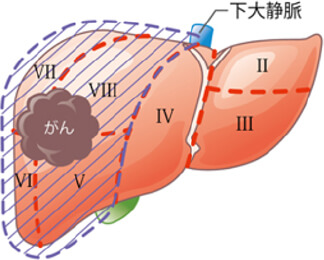
開腹手術
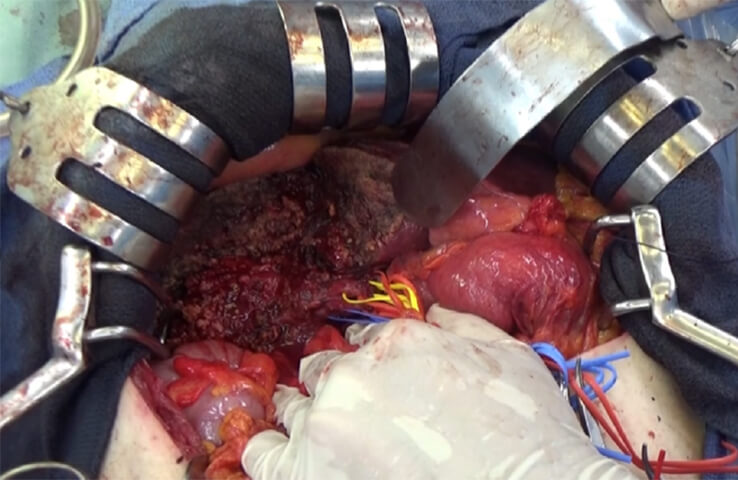
大血管や他臓器への腫瘍浸潤を伴う症例、高度肝硬変症例、腫瘍の大きさや場所によって腹腔鏡手術が困難な症例に対して適応となります。腹腔鏡手術と比較して、手術操作に制限が少ないこと、肝臓に直接触れながら手術を行えることが利点となります。
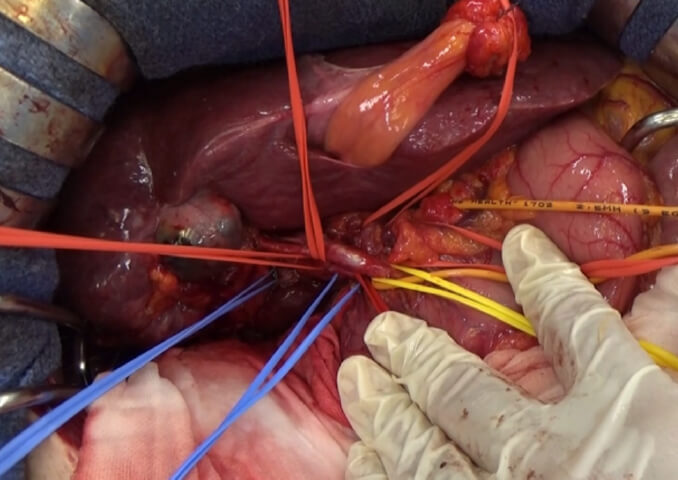
腹腔鏡手術
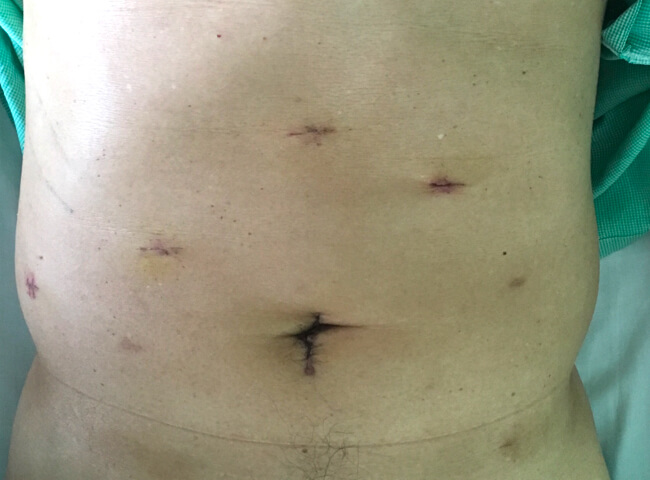
炭酸ガスを腹腔に注入し腹腔を広げることによりスペースを作ります。5mmや12mmの穴を複数開け、その穴よりカメラや手術器具を挿入し肝臓の切除を行います。
安全性や根治性を重視し状況によっては、開腹手術に移行する場合もあります。
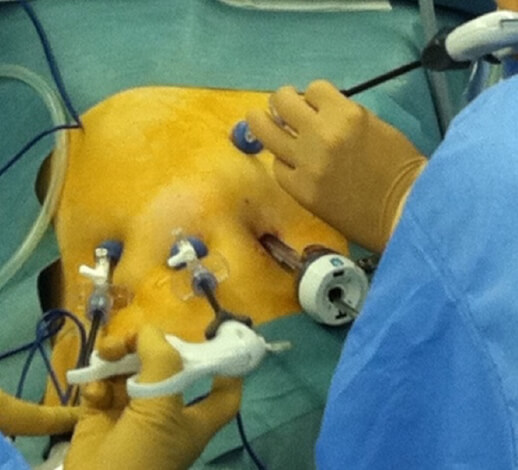
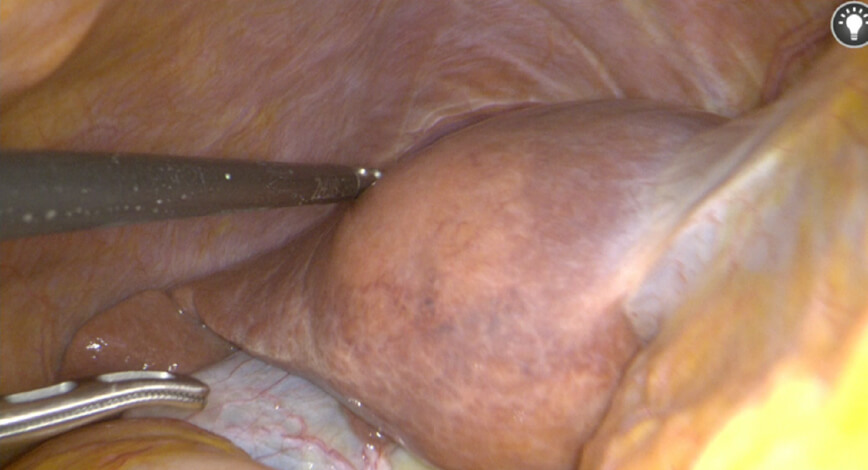
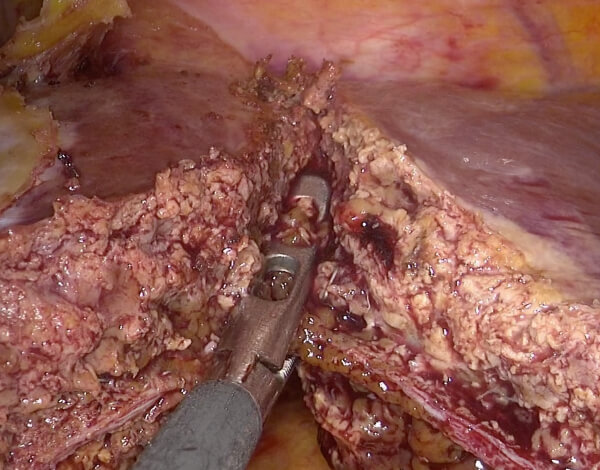
腹腔鏡手術では開腹手術と比較して、手術の傷が小さいことが利点として挙げられます。手術の傷が小さいことは整容性に優れるだけでなく、手術後の体力の低下を抑え手術前と同等の生活を維持することが可能となります。
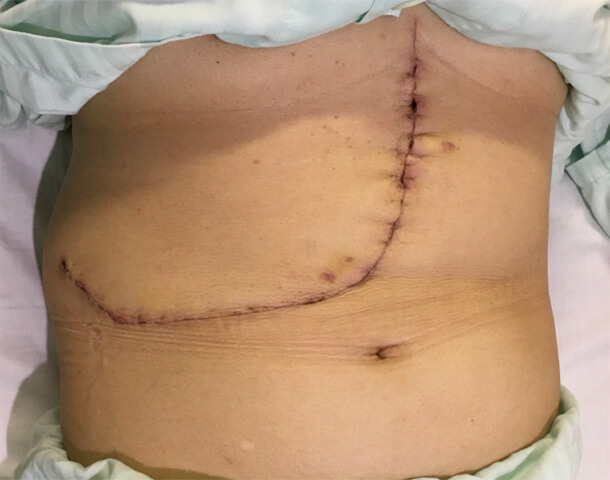
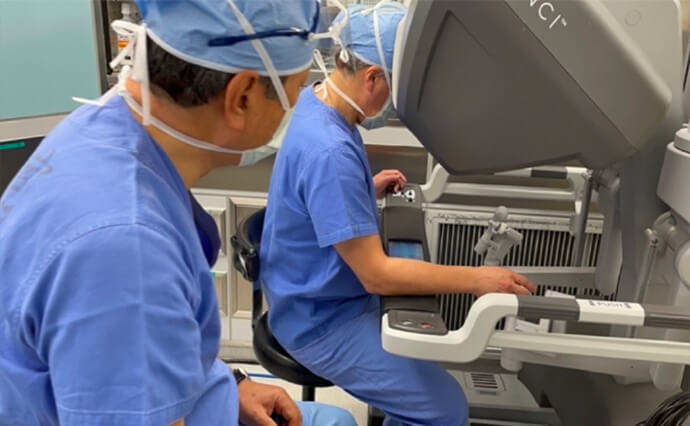
ロボット支援下肝切除
2023年よりロボット支援下肝切除術を導入しました。人間の手関節以上の自由度を有する多関節鉗子、3Dフルハイビジョン画像、15倍の拡大視効果、フィルタリング機能(手ブレ防止機能)などを有し 、多様な機能的利点を備えています。将来的に腹腔鏡手術はロボット支援下手術に移行していくと予想されます。


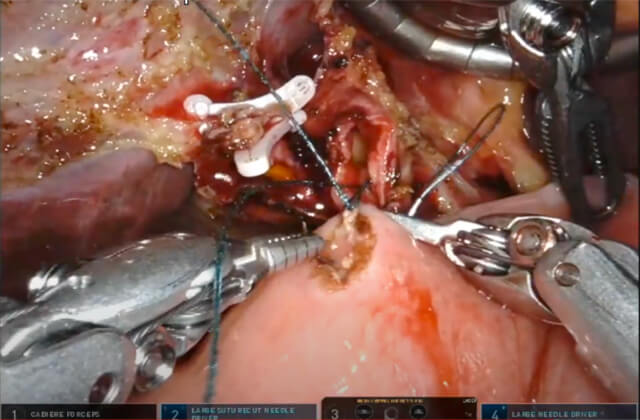
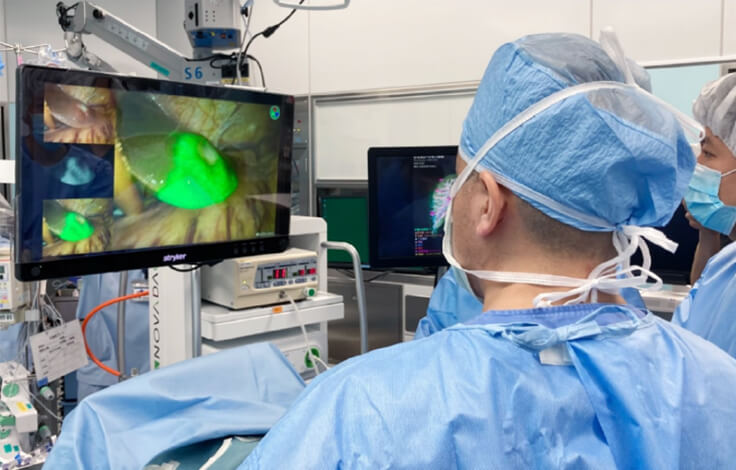
ICG蛍光法
ICG蛍光法とは肝腫瘍や肝臓の領域を染色することにより手術時に明瞭に認識するための方法です。肝切除の安全性や根治性の向上をもたらす方法であり、近年では世界中で施行されています。
ICG蛍光法は2008年に当教室の現主任教授である青木が世界に先駆けて肝臓の区域染色を行いました。それ以降、当教室では多くの症例に実施しており他施設よりも豊富な経験を有しています。
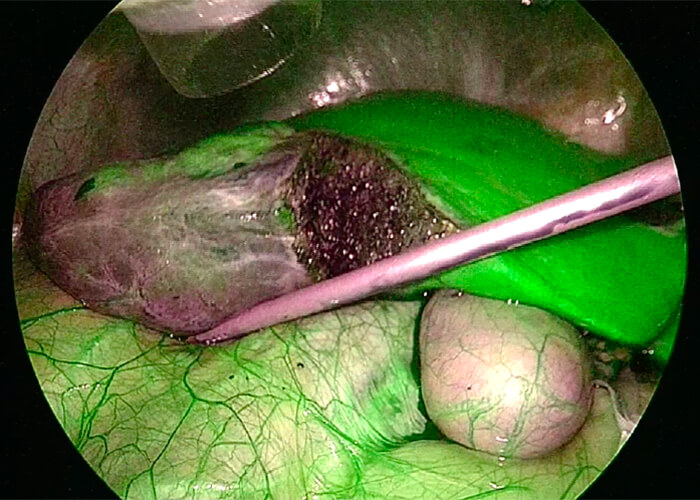
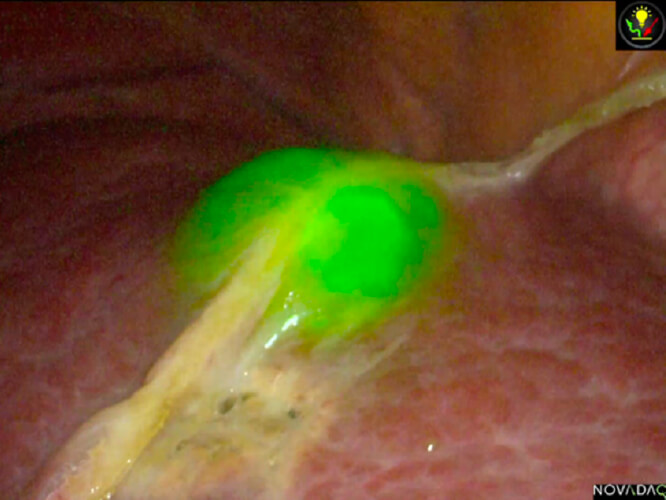
悪性腫瘍に限らず、肝嚢胞や肝血管腫などの良性腫瘍に対しても切除が必要な場合(症状がある、破裂のリスクがあるなど)には積極的に手術を実施しています。
肝切除の手術合併症
- 出血:術中の多量出血、術後出血など。術後出血に対しては再手術を必要とする可能性があります。
- 感染:腹腔内膿瘍、創感染、尿路感染症、肺炎):抗菌薬治療、状況によっては穿刺ドレナージや再手術が必要になります。
- 胆汁漏:穿刺ドレナージ、状況によっては内視鏡処置、再手術などが必要となります。
- 術後腸管麻痺、腸閉塞:食事延期・経鼻胃管やイレウス管が必要になる時があります。
- 血栓症(1-5%):心臓:心筋梗塞、脳:脳梗塞、肺:肺梗塞(DVT→エコノミー症候群)
- 腹壁瘢痕ヘルニア
- 手術関連死亡率:割合は1%以下と低いですが手術に関連した状態悪化により死亡するリスクがあります
- その他
術後経過

- 入院日は手術の前日としています。併存する基礎疾患や術前検査結果などにより、早期の入院をお願いすることもあります。
- 手術後、手術当日はICUにて術後の経過観察を行います。
- 手術の翌日にHCUに移動し、水分や食事の摂取と離床を開始します。
- 術後2日目に一般病棟に戻り、術後のリハビリと術後経過の観察が継続されます。
- 概ね、術後7日目ごろに退院のご相談をさせて頂いております。
退院後のフォローアップ
退院後2~3週間後に外来受診があります。
基本的には、退院後初回外来までは、『お酒』『お刺身』『海藻類』などは、お控えください。暴飲暴食せずに、ゆっくりと通常通りのお食事を取ってください。
切除した肝臓の病理結果(顕微鏡の検査)を、外来受診時に説明いたします。
デスクワーク:退院1週間後が目安
肉体労働:退院1か月後が目安
2週間後:ジョギング
1か月後:水泳・ゴルフ・テニス・プール
3ヶ月後:腹筋の筋肉トレーニング
シャワー、セッケン使用は、退院後すぐに可能です。
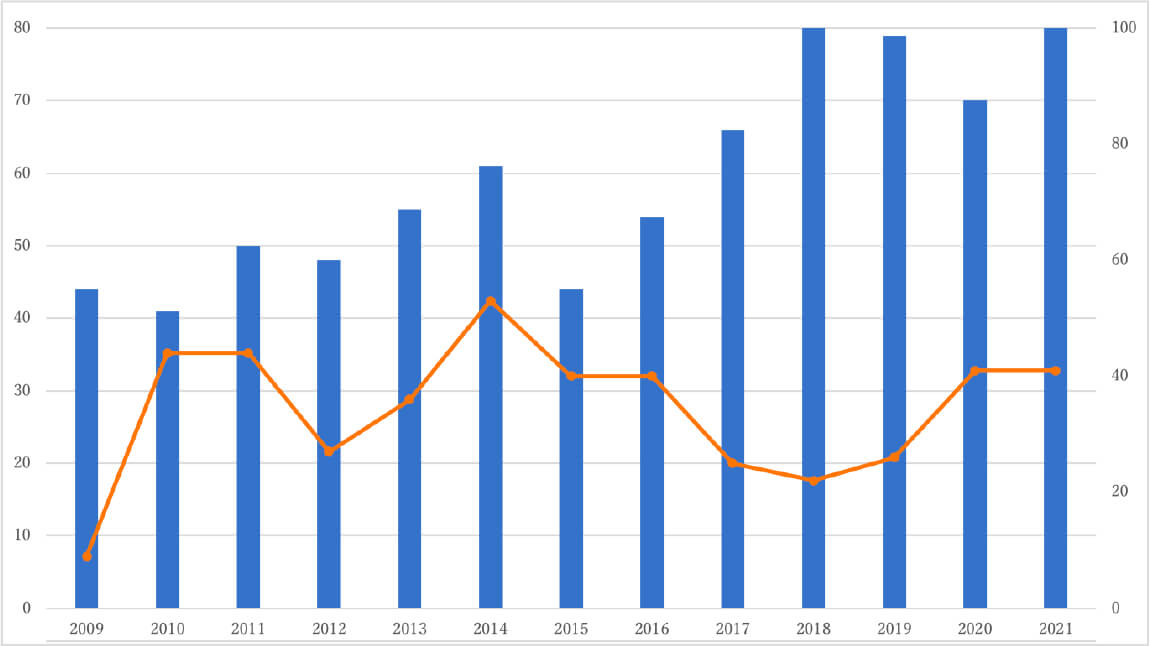
診療実績
肝胆膵外科高度技能専門医制度のA認定施設として高難度手術も積極的に行なっています。多くの患者様をご紹介して頂き、年間の肝切除手術件数も増加しております。